آتوپی چیست؟
آتوپی یک بیماری پوستی شایع ، اغلب مداوم است که درصد زیادی از جمعیت جهان را درگیر می کند. نوع خاصی از حساسیت بیش از حد آلرژیک است.
این بیماری با آسم ، آلرژی های استنشاقی (تب یونجه) و درماتیت مزمن همراه است. ژنتیک یک عامل شناخته شده مهم در رابطه با این بیماری است و بیشتر در خانواده های مبتلا دیده می شود. اگرچه این بیماری در هر سنی ممکن است رخ دهد ، اما بیشتر اوقات نوزادان و کودکان خردسال را درگیر می کند.
گاهی اوقات حتی ممکن است در بزرگسالی ادامه یابد یا در آن زمان به ندرت ظاهر شود. این بیماری در برخی از افراد دوره عود مجدد دارد. بسیاری از کودکان مبتلا به این بیماری با بزرگتر شدن دچار بهبودی دائمی بیماری می شوند.
اگرچه ممکن است پوست آنها تا حدی خشک بماند و به راحتی تحریک شود.

علائم بیماری آتوپی کدام اند؟
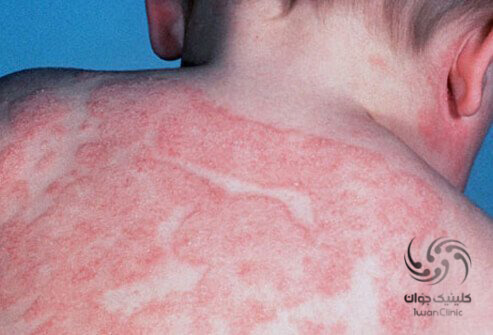
ممکن است نشانه های بیماری از فردی به فرد دیگر متفاوت باشد. علائم این بیماری در نوزادان و کودکان به صورت زیر می باشد.
علائم این بیماری در نوزادان شامل
- پوست خشک ، خارش دار ، پوسته پوسته شده
- بثورات روی پوست سر یا گونه ها
- بثوراتی که ممکن است حاوی مایع باشند.
نوزادانی که این علائم را دارند ممکن است به دلیل خارش پوست مشکل خواب نیز داشته باشند. نوزادان مبتلا به آتوپی ممکن است از طریق خراشیدن پوست خود به عفونت های پوستی نیز مبتلا شوند.
علائم بیماری آتوپی در کودکان شامل
- بثورات در آرنج ، زانوها یا هر دو
- لکه های پوستی در محل بثورات
- لکه های پوستی روشن یا تیره
- پوست ضخیم
- پوستی فوق العاده خشک و پوسته پوسته شده
- بثورات روی گردن و صورت ، به خصوص در اطراف چشم ها
بیماری آتوپی به چه علت بوجود می آید؟
علت این بیماری دقیق مشخص نیست. اما به نظر می رسد این بیماری از ترکیبی از عوامل ژنتیکی (ارثی) و محیطی ناشی می شود. این بیماری هنگامی رخ می دهد که سیستم ایمنی بدن تنظیم نباشد. در نتیجه منجر به التهاب آلرژیک می شود. عوامل ژنتیکی و محیطی در تنظیم بی نظمی و ایجاد بیماری نقش تعیین کننده ای دارند.
عوامل ژنتیکی (ارثی)
ژنتیک نقش زیادی در ایجاد بیماری آتوپی دارد. این خطرات ژنتیکی زمینه ای سپس به محرک محیط واکنش نشان می دهند و باعث این مشکل می شوند. سابقه خانوادگی این بیماری یک عامل خطر برای کودکان در ایجاد آن محسوب می شود.
عوامل محیطی
برخی از عوامل محیطی می توانند در بروز علائم این بیماری نقش داشته باشند. این عوامل عبارتند از:
- مواد تحریک کننده: این مواد شامل صابون ها ، شوینده ها ، شامپوها ، مواد ضد عفونی کننده است.
- آلرژن ها: گرد و غبار ، حیوانات اهلی و کپک ها می توانند منجر به این مشکل شوند.
- میکروب ها: این ها شامل باکتری هایی مانند استافیلوکوکوس اورئوس ، ویروس ها و برخی قارچ ها هستند.
- برخی از غذاها: لبنیات ، تخم مرغ ، آجیل و دانه ها ، محصولات سویا و گندم می توانند باعث روشن شدن این بیماری شوند. در برخی از کودکان آلرژی غذایی می تواند در ایجاد این بیماری نقش داشته باشد.
- استرس: این دلیل مستقیم آتوپی نیست ، اما می تواند علائم را بدتر کند.
- پارچه های پشمی و مصنوعی
- هوای سرد یا گرم

عوارض بیماری آتوپی کدامند؟
عوارض آتوپی ممکن است شامل موارد زیر باشد:
- اگزما : اگزما بیماری است که در آن لکه های پوستی ملتهب ، خارش دار ، ترک خورده و خشن می شوند. برخی از انواع آن می تواند باعث ایجاد تاول نیز شود. این مشکل در نوزادان و کودکان نوپا بیشتر شایع است.
- آسم و تب یونجه : اگزما گاهی مقدم بر این شرایط است. بیش از نیمی از کودکان خردسال مبتلا به این بیماری از 13 سالگی به آسم و تب یونجه مبتلا می شوند.
- خارش مزمن : یک بیماری پوستی به نام نورودرماتیت که با خارش تکه ای از پوست شروع می شود. خارش پوست باعث تشدید خارش در ناحیه درگیر می شود. در نهایت ، ممکن است به دلیل خراشیده شدن مداوم پوست تغییر رنگ و ضخامت در پوست شما ایجاد شود.
- عفونت های پوستی : خراش های مکرر می تواند باعث ایجاد زخم و ترک شود. این موارد خطر ابتلا به باکتری ها و ویروس ها از جمله ویروس هرپس سیمپلکس را افزایش می دهند.
- درماتیت تحریکی : این امر خصوصاً در افرادی که کار آنها مستلزم این است که دستان آنها اغلب در معرض شوینده ها و ضد عفونی کننده ها قرار دارد ، تأثیر می گذارد.
- درماتیت آلرژیک : این وضعیت در افراد مبتلا به این بیماری شایع است.
- مشکلات خواب : خارش شدید پوست می تواند باعث پایین آمدن کیفیت خواب فرد یا نوزاد شود.

چه زمانی برای تشخیص این بیماری باید به پزشک مراجعه کرد ؟
در صورت مشاهده هر گونه بثورات پوستی خارش دار به متخصص پوست مراجعه کنید. پزشک با تشخیص بیماری شما و تجویز دارو همراه با رژیم غذایی مناسب می تواند بیماری شما را درمان کند. همچنین اگر علائمی از عفونت باکتریایی پوست مشاهده کردید ، از جمله :
- درد ، تورم ، حساسیت به لمس یا گرما در اطراف ناحیه درگیر
- راش
- رگه های قرمز گسترش یافته از بثورات
- ترشح از پوست
- تب
حتما به متخصص پوست مراجعه کنید.
بیماری آتوپی چگونه توسط پزشک تشخیص داده می شود؟
تشخیص از طریق معاینه بدنی و با دیدن پوست انجام می شود. سابقه شخصی آلرژی های استنشاقی و سابقه خانوادگی اغلب نکته مهمی در تشخیص این بیماری است . انجام آزمایش خون نیز یکی دیگر از راه های درمان این بیماری می باشد. نمونه برداری از پوست به ندرت برای تعیین تشخیص بیماری مورد استفاده قرار می گیرد. در بسیاری از بیماران مبتلا به بیماری آتوپی شدید ممکن است تعداد زیادی از نوع خاصی از گلبول های سفید خون (ائوزینوفیل ها) و یا سطح IgE سرمی آنها بالا باشد.
بیماری آتوپی چگونه درمان می شود؟
در درمان این بیماری می توان از سه روش درمان های موضعی، دارویی و نور درمانی استفاده کرد که در ادامه به توضیح هر کدام از این نوع درمان ها خواهیم پرداخت .
درمان های موضعی (پماد ها و کرم ها)
کرم ها و پمادهای کورتیکواستروئید موضعی
این کرم ها بیشترین روش درمانی برای این بیماری محسوب می شوند . پس از مدتی استفاده از کرم ها برای اطمینان از موفقیت آمیز بودن درمان ، مراجعه مکرر به پزشک ضروری است.
تاکرولیموس (پروتوپیک) و پیمکرولیموس (اِلیدل)
پمادهای موضعی غیر استروئیدی هستند که حاوی مولکول هایی هستند که ماده ای به نام کلسینورین را مهار می کنند. این ماده ( کلسینورین) در کاهش التهاب نقش دارد . این مواد به ویژه برای استفاده در صورت کودکان مبتلا به آتوپی بسیار موثر هستند. زیرا به نظر می رسد احتمال تولید آتروفی کمتر است. از این داروهای جدید به عنوان “تعدیل کننده سیستم ایمنی” یاد می شود.
کریزابورول (Eucrisa)
این پماد یک درمان موضعی برای کودکان و بزرگسالان مبتلا به این نوع بیماری از خفیف تا متوسط است. به نظر می رسد که این پماد نیز در کاهش التهاب پوست نقش موثری داشته باشد .
دوپیلوماب
این دارو برای درمان مبتلایان به آتوپی متوسط تا شدید مورد استفاده قرار می گیرد. این یک آنتی بادی ضد IL-4 است که ماهانه دو بار تزریق می شود. این دارو درمانی بسیار موثر در کنترل این بیماری از نوع شدید آن است.

درمان های دارویی
آنتی بیوتیک های خوراکی:
این داروها برای درمان عفونت های پوستی استافیلوکوک می توانند در مواجهه با عفونتی که روی اگزما قرار دارد مفید باشند.
برخی از آنتی هیستامین های خاص
برخی از آنتی هیستامین ها که باعث خواب آلودگی می شوند می توانند خارش های شبانه را کاهش دهند. در نتیجه باعث می شود که فرد خواب راحت تری را تجربه کند. در صورت وجود عفونت های ویروسی یا قارچی پزشک دارویی برای درمان این عفونت ها تجویز می کند.
نور درمانی
فتوتراپی (نور درمانی) ممکن است برای کودکان یا بزرگسالان مورد استفاده قرار گیرد. زمانی از نوردرمانی استفاده می شود که :
- درمان های موضعی موثر نبوده اند.
- بیماری گسترده باشد .
- این بیماری تأثیر بسزایی در کیفیت زندگی شما داشته باشد.
شواهد نشان می دهد که نوردرمانی همراه سایر روش های درمانی تأثیر مثبتی بر این بیماری دارد. در طول فتوتراپی ، پوست شما در معرض نور ماورا بنفش (UVA) یا (UVB) از لامپ مخصوص قرار می گیرد. به همراه UVA معمولا از پسورالن استفاده می شود در حالی که به همراه UVB چیزی استفاده نمی شود .
پسورالن دارویی است که قبل از استفاده از امواج UVA برای ایجاد حساسیت بیشتر پوست در برابر نور، به فرد داده می شود.
آیا این بیماری مسری است؟
خیر. بیماری آتوپی مسری نیست و از طریق تماس پوستی نمی توان از فردی به فرد دیگر منتقل شود.
برای پیشگیری از این بیماری چه باید کرد ؟
نکات زیر ممکن است به جلوگیری از بروز و بدتر شدن شدت این بیماری به شما کمک کند :
- حداقل دو بار در روز از کرم مرطوب کننده پوست استفاده کنید. استفاده از وازلین روی پوست کودک شما ممکن است به جلوگیری از ایجاد این بیماری کمک کند.
- سعی کنید محرک هایی را که باعث بدتر شدن شرایط شما یا کودک شما می شوند را شناسایی و از آنها اجتناب کنید.
- نوزادان و کودکان ممکن است در اثر خوردن برخی مواد غذایی از جمله تخم مرغ ، شیر ، سویا و گندم دچار شعله ور شدن بیماری شوند. با پزشک کودک خود در مورد شناسایی آلرژی های احتمالی غذایی صحبت کنید.
- مدت حمام یا دوش گرفتن را کوتاه تر کنید. دوش گرفتن را به 10 تا 15 دقیقه محدود کنید. همچنین از آب ولرم و نه گرم استفاده کنید.
- فقط از صابون های ملایم استفاده کنید. صابون های خوشبو کننده و صابون های ضد باکتری می توانند روغن های طبیعی پوست را از بین ببرند. در نتیجه پوست شما را خشک می کنند.
- بعد از حمام به آرامی با حوله نرم پوست خود را خشک کنید. در حالی که پوست شما هنوز مرطوب است از مرطوب کننده استفاده کنید .
- از محصولات لبنی پروبیوتیک استفاده کنید.
منابع :
- https://en.wikipedia.org/wiki/Atopy
- https://www.medicinenet.com/atopic_dermatitis/article.htm
- https://www.webmd.com/skin-problems-and-treatments/eczema/what-is-atopy
- https://www.mayoclinic.org/diseases-conditions/atopic-dermatitis-eczema/symptoms-causes/syc-20353273
- https://www.healthline.com/health/atopic-dermatitis/what-is-atopic-dermatitis#What-are-the-types-of-atopic-dermatitis








